Un trottoir légèrement relevé, une descente d’escalier un peu rapide, une glissade dans la salle de bains. Une chute qui, dix ans plus tôt, n’aurait laissé qu’un vague bleu se transforme désormais en fracture du col du fémur, des vertèbres, du poignet.
En France :
- 130 000 fractures de la hanche surviennent chaque année.
- Chez les plus de 75 ans, le décès dans les douze mois suivant ce type de fracture dépasse les 20%.
- Dans les hôpitaux et cabinets médicaux, les mécanismes et nutriments essentiels à l’inversion du processus ne sont que très rarement expliqués et conseillés par les thérapeutes.
Pendant ce temps, sans douleurs préalables, sans crier gare, l’ostéoporose, souterraine, progresse lentement mais sûrement.
L’hexagone compte plus d’une femme sur trois et d’un homme sur cinq, atteints à un degré plus ou moins prononcé d’ostéoporose. Montrant par la même occasion que l’âge des troubles baisse de plus en plus.
En moyenne, on compte entre sept et dix ans entre le début de la perte de densité osseuse et le diagnostic d’une ostéoporose.
Pendant ce temps, bon nombre de médecins condamnent leurs patients en ne leur prescrivant qu’une poignée de médicaments à base de calcium chimique.
Dix ans pendant lesquels quelque chose aurait pu être fait sans difficulté en initiant, simplement, un petit rituel quotidien.
Évaluer les risques sans diagnostic
Avant même de chercher à réaliser une ostéodensitométrie, c’est-à-dire un test de densité osseuse, il vous est possible de situer votre niveau de risque en fonction de votre situation et de vos habitudes.
Vous êtes par exemple davantage exposé(e) si vous correspondez à deux critères ou plus parmi les suivants :
- Vous êtes une femme ménopausée depuis plus de cinq ans
- Votre exposition solaire est inférieure à vingt minutes par jour en dehors de l’été
- Votre alimentation est pauvre en légumes verts à feuilles, légumineuses et oléagineux
- Vous avez été soumis(e) à une prise prolongée ou à des d’injections de corticoïdes
- Vous avez des antécédents familiaux de fractures spontanées ou d’ostéoporose
- Vous consommez rarement des produits fermentés comme les fromages affinés, le kéfir, le natto, le petit lait…
- Vous avez eu une fracture antérieure pour un choc jugé bénin sur le moment, mais ne guérissant pas entièrement
- Vous n’avez jamais veillé à un apport particulier ou une anticipation de carences en vitamines D3 et K2
- Vous ne mangez pas régulièrement d’aliments riches en magnésium dont les bananes, le chocolat noir cru, les abricots secs, la purée d’amande, la spiruline…
- Vous consommez quotidiennement de l’eau du robinet non ou peu filtrée.
Si les problèmes engendrés par une carence en nutrition osseuse peuvent attendre un âge avancé avant de se manifester, éviter de cumuler la majorité de ces critères dès l’enfance, permettra d’optimiser la solidité osseuse à chaque étape de l’existence.
Si vous avez de sérieux doutes, vous pouvez demander à un médecin de vous aider à mesurer votre indice “T-score”. Son but étant de déterminer précisément la densité minérale osseuse en comparaison de celle d’un jeune adulte.
En dessous de -1, il est question d’ostéopénie, le stade précurseur à l’ostéoporose.
En dessous de -2,5, l’ostéoporose est avérée.
Cependant cet examen ne fait que donner une mesure d’un résultat sans remonter à la ou les causes. Induisant une compréhension limitée du thérapeute, prescrivant à l’aveuglette du calcium pouvant être parfois accompagné d’un peu de vitamine D.
Pourtant, dans la grande majorité des cas, trois déficits majeurs interdisent l’acheminement du calcium jusqu’à vos os :
- une carence en magnésium
- un déficit en vitamine D3
- et l’absence de vitamine K2 dans l’alimentation occidentale moderne.
Le mythe du calcium tout-puissant
Pendant cinquante ans, la réponse officielle à l’ostéoporose tenait en quelques mots : Mangez des produits laitiers.
Puis, confronté à l’évidence que les fractures continuaient d’augmenter dans les populations les plus consommatrices de produits laitiers, des comprimés de calcium de synthèse sont venus s’ajouter à l’arsenal allopathique.
Enfin, avec un peu plus de recul scientifique, la vitamine D a fini par compléter le protocole.
Malheureusement le calcium seul ne reconstruit pas les os, et la vitamine D demande d’être activée avant de pouvoir agir.
Sans l’environnement biologique adéquat, jusqu’à 85% du calcium ingéré transite sans jamais atteindre la circulation sanguine ¹, et le reste est incapable d’atteindre le système osseux.
Livré à lui-même dans le sang, il risque d’aller se déposer sur les parois artérielles, où il contribuera à un durcissement progressif qui finira par les obstruer complètement et provoquer des crises cardiaques. Le calcium sans cofacteurs n’est pas seulement inefficace, il peut devenir dangereux.
La vraie question n’est donc pas « est-ce que je consomme assez de calcium ? », mais plutôt « est-ce que mon organisme dispose de tout ce qu’il faut pour l’absorber, le transporter et le fixer dans les os ? »
Les trois nutriments de la réparation osseuse
Vos os sont des tissus vivants traversés en permanence par deux types de cellules aux rôles complémentaires :
- les ostéoclastes, qui dissolvent les fragments d’os abîmés, usés ou dévitalisés
- et les ostéoblastes, qui en fabriquent de nouveaux.
Un échange permanent et bien nourri étant en mesure de reconstruire l’intégralité de votre squelette en l’espace de dix à quinze ans.
Et pour que le calcium, indispensable à la réparation opérée par les ostéoblastes, puisse parvenir jusqu’à eux, la synergie de trois nutriments doit être employée quotidiennement.
En voici le déroulement :
Le magnésium active la D3
La vitamine D3 doit subir une double conversion enzymatique, hépatique puis rénale, pour s’activer sous forme de calcitriol, et c’est le magnésium qui en est la clé ². Sans un apport suffisant en magnésium, la D3 sera éliminée ou stockée dans les tissus adipeux, et sera très peu active quelle que soit la dose ingérée.
Il n’est donc pas impossible que vous ayez consciencieusement pris de la vitamine D depuis des années sans vraiment en profiter, à cause d’une carence en magnésium. Un déficit très courant touchant entre un tiers et la moitié de la population occidentale, à cause d’un appauvrissement généralisé des terres cultivées et la consommation d’aliments hyper-transformés.
La vitamine D3 ouvre la porte intestinale
Une fois activée par le magnésium, la D3 agit sur la paroi de l’intestin grêle pour en augmenter la perméabilité au calcium. Pour ce faire, elle stimule la production d’une protéine, la calbindine, capturant les ions calcium et les dirigeant vers la circulation sanguine ¹.
Il faut savoir que ses réserves atteignant leur niveau le plus bas en avril, au moment où la pression allergique et infectieuse saisonnière est la plus forte, tandis que D3 active aussi plus de 200 gènes impliqués dans la régulation immunitaire et inflammatoire.
La vitamine K2-MK-7 guide et protège
Une fois dans le sang, le calcium ne peut se diriger seul jusqu’à l’os, autrement, comme nous venons de le voir, il est majoritairement dirigé vers les artères.
C’est d’ailleurs là que la plupart des approches nutritionnelles s’arrêtent et échouent.
La K2 sous sa forme MK-7, dont la demi-vie atteint 72 heures, active deux protéines complémentaires :
- l’ostéocalcine, qui capte le calcium circulant et le dépose dans la matrice osseuse par un processus de carboxylation
- et la Matrix Gla Protein ou MGP, qui empêche simultanément le calcium de se fixer sur les parois artérielles ³.
Un essai clinique randomisé en double aveugle mené à l’Université de Maastricht sur 244 femmes ménopausées pendant trois ans a d’ailleurs montré qu’une supplémentation de 180 µg de MK-7 par jour améliorait significativement la rigidité artérielle et réduisait de 50% le risque de calcification vasculaire ³.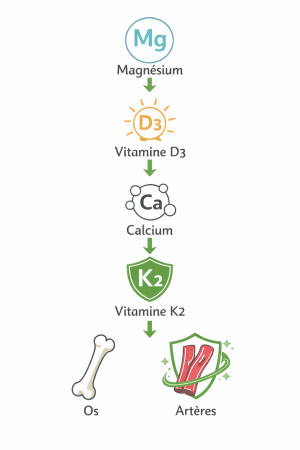
Une complémentation quotidienne en K2 n’est donc pas seulement utile pour les os, elle protège aussi les artères.
En résumé :
Le magnésium active la D3 → la D3 fait entrer le calcium dans le sang → et la K2 le dirige vers les os et l’éloigne des artères.
Un peu comme une course de relais où chaque maillon permet au suivant de s’approcher un peu plus près du but. En retirer un seul interrompt complètement le processus.
Le problème de l’eau du robinet
Il existe un facteur aggravant dont on ne parle pratiquement jamais dans le contexte de l’ostéoporose, c’est la qualité de l’eau que vous buvez.
Or, certains contaminants présents dans l’eau du robinet empêchent l’assimilation du calcium et du magnésium, court-circuitant par la même occasion vos efforts nutritionnels.
 Le cadmium freine l’absorption intestinale du calcium et provoque une perte progressive de densité osseuse ⁵. Une intoxication pourvoyeuse de carences que les Japonais, ayant le plus largement étudié le phénomène, ont classé en tant que maladie à laquelle ils ont donné le nom de “Itaï-Itaï”, à traduire par “J’ai mal, j’ai mal”. Maladie désignant une contamination chronique au cadmium, se manifestant par des fractures spontanées ainsi qu’une déminéralisation osseuse sévère.
Le cadmium freine l’absorption intestinale du calcium et provoque une perte progressive de densité osseuse ⁵. Une intoxication pourvoyeuse de carences que les Japonais, ayant le plus largement étudié le phénomène, ont classé en tant que maladie à laquelle ils ont donné le nom de “Itaï-Itaï”, à traduire par “J’ai mal, j’ai mal”. Maladie désignant une contamination chronique au cadmium, se manifestant par des fractures spontanées ainsi qu’une déminéralisation osseuse sévère.
Le plomb pour sa part, mime le calcium dans les synapses, et finit par s’accumuler dans le tissu osseux où il s’incruste pendant des décennies ⁵.
Des métaux ne modifiant ni le goût, ni l’odeur, ni la couleur de l’eau que vous buvez.
La seule véritable solution à ce problème est l’osmose inverse, éliminant jusqu’à 99% des contaminants, métaux lourds, nitrates, microplastiques et résidus médicamenteux.
Filtrer intégralement son eau, c’est lever un frein majeur que les protocoles nutritionnels et thérapeutiques ne considèrent pas dans leurs différentes approches.
Le temps nécessaire à l’amélioration en fonction de votre situation
L’os étant un tissu ayant l’un des rythmes les plus lents de votre organisme, il est impossible de corriger des années de carence en quelques semaines. Cependant, il est envisageable de déterminer une chronologie réaliste en fonction de votre situation présente.
À 3 mois, les marqueurs biologiques de formation osseuse commencent à évoluer. Un phénomène mesurable avec une simple prise de sang, montrant que le processus de décalcification commence à s’inverser. Un laps de temps souvent suffisant pour corriger les petites carences et débuts de faiblesses.
À 6 mois, une étude prospective publiée dans Nature Scientific Reports en mai 2025, montre un taux de fusion osseuse complète de 91,67% dans le groupe recevant K2 + D3 + calcium, contre 74,29% dans le groupe sans K2 ⁴. Dix-sept points d’écart malgré une complémentation pourtant plus complète que la majorité des prescriptions médicales. Une différence considérable tenant littéralement en trois gouttes par jour.
À 18 mois et au-delà, à ce stade la diminution de l’ostéoporose peut commencer à montrer la stabilisation, voire une légère remontée du T-score, signe d’un rééquilibrage en faveur de la construction osseuse. La cure peut devenir plus épisodique, la nature fera le reste.
Toutefois une distinction entre prévention et inversion mérite d’être clairement établie.
Si votre T-score est encore normal, ce protocole maintiendra ce capital en nourrissant les os à chaque cycle de renouvellement des cellules.
Mais si une ostéopénie ou une ostéoporose est déjà en cours, bien que la cure soit la même, le délai pour observer une amélioration mesurable est nécessairement plus long.
Trop négligée en France et rare sous forme huileuse non synthétique, le Japon a été le premier pays au monde à intégrer la vitamine K2 dans les traitements contre l’ostéoporose en 1995. Trente ans de recul clinique jalonné de preuves indiscutables, que l’Occident peine largement à intégrer.
Votre protocole quotidien
Il n’est pas ici question d’une cure limitée dans le temps, mais d’une réponse durable au problème que posent les modes de vie perturbés par des sols appauvris, une exposition solaire insuffisante, une alimentation industrielle, une eau polluée, une consommation régulière de médicaments de synthèse et une diététique déséquilibrée.
Cinq minutes le matin suffisent pour mettre en place l’essentiel du protocole suivant, le reste s’intégrera facilement à vos repas et encas.
Les produits sélectionnés par le comité de Réponses Bio
 Le comité de sélection de Réponses Bio a retenu pour vous uniquement les formes dont la biodisponibilité est prouvée, largement supérieures aux formules de synthèse ou aux formes non huileuses. Chaque référence joue un rôle précis dans la synergie décrite ci-dessus. Aucune ne doit être négligée.
Le comité de sélection de Réponses Bio a retenu pour vous uniquement les formes dont la biodisponibilité est prouvée, largement supérieures aux formules de synthèse ou aux formes non huileuses. Chaque référence joue un rôle précis dans la synergie décrite ci-dessus. Aucune ne doit être négligée.
Par ailleurs, le magnésium, que vous trouverez sous forme de super-aliments, contrairement aux poudres synthétiques, profite d’une matrice de protéines, fibres et lipides, que votre organisme est conçu pour assimiler en intégralité sans polluer.
Bien à vous,
Jean-Baptiste Loin
Sources :
¹ Halder M. et al. Vitamin K: Double Bonds beyond Coagulation. Nutrients MDPI, 2019. → Accès MDPI
² Uwitonze A.M., Razzaque M.S. Role of Magnesium in Vitamin D Activation and Function. J Am Osteopath Assoc., mars 2018 ; 118(3) : 181-189. → Accès De Gruyter
³ Knapen M.H.J. et al. Menaquinone-7 supplementation improves arterial stiffness in healthy postmenopausal women. A double-blind randomised clinical trial. Thrombosis and Haemostasis, 2015 ; 113(5) : 1135-1144. → Accès PubMed
⁴ Wang Y. et al. Combined vitamin K2 and D3 therapy improves endoscopic fusion outcomes in osteoporotic lumbar degenerative disease: a prospective study. Sci Rep., mai 2025 ; 15(1) : 15422. → Nature | PMC | PubMed
⁵ Analytical Toxicology. Toxicité du cadmium : mécanismes d’action cellulaires et effets osseux. → Accès